可以看出,该患者4日和2日两天之间的血常规红系波动较大,除MCV增高外,其它指标明显下降,尤其是HGB,下降了50%以上。我们首先检查样本性状,确认条码信息、患者信息,然后对该样本进行了复查,复查结果显示红、白、血小板三系复查结果跟首次一致。正常情况下,血红蛋白是一个比较稳定的指标,其急剧下降可能危及生命,而其急剧下降的原因一般是:外伤或者术后出血、产后大出血、消化道出血、肿瘤破裂出血等导致红细胞丢失,血红蛋白降低。短时间内大量失血导致血容量丢失,同时血红蛋白浓度迅速下降。再生障碍性贫血、急性白血病、骨髓增生异常综合征等疾病影响骨髓造血功能,由于红细胞生成受阻,导致血红蛋白水平下降。免疫功能紊乱导致红细胞过度破坏,超过骨髓代偿能力,引起血红蛋白下降。溶血加速破坏红细胞,导致血红蛋白水平急剧下降,常伴随黄疸、血红蛋白尿。大量输液或血液稀释(如严重脓毒症、心衰、大量补液),血容量增加但红细胞生成未能同步增加,导致稀释性贫血,表现为血红蛋白下降。我们查询患者基本信息:患者男,65岁,因被发现晕倒在地、意识不清1小时于2月1日02时急诊入院,入院初步诊断为硬下血肿。结合患者的病情,未发现什么比较符合的原因。我们又观察该血常规样本性状:血液稀薄,基本能推断HGB含量较低,故认为该检测结果HGB 43g/L与样本相符。接下来,我们带着疑惑打电话给临床,询问患者近一天是否有较大出血,临床回复未有明显出血,生命体征稳定。问及采血过程中是否顺畅,临床表示未有异常。文献资料(《致命性大出血急救护理专家共识(2019)》)表明:血红蛋白水平每下降10g/L,出血量约为400ml。依照这个标准计算,该患者的血红蛋白下降63g/L,那么其出血量约有2520毫升,而一个成年人的血容量大约在4000-5000ml左右,如果真有这么大的出血量患者已经严重失血性休克了吧。此时我们也很迷惑了。我们告知临床,该检测结果已经复查,且样本血液显得较稀薄,HGB与检测值基本对得上。但事后我们发现,患者电子病历上,临床对这个“43g/L”的结果记录处理写着“考虑实验室误差”。我们感到有些无奈,因为我们对自己的检验质量是有底的,我们对每天使用的仪器性能也是了解的,不可能是、也不能有那么大的实验误差。1个多小时后,临床重新送检血常规(11:43分采集,11:52分送达),HGB 88g/L、WBC 5.56×109/L、RBC 2.40×1012/L、HCT 29%、MCV 121fL、MCH 36.7pg、MCHC 302g/L、PLT 110.40×109/L。可以说,除了红系RBC、HGB降低以外,其他指标波动不大。正常情况下,血红蛋白是一个较稳定的指标,标本采集不当(如直接从留置管或输液端同侧抽血)引起稀释或有活动性出血时,可导致血红蛋白短时间内异常下降。但本案例患者未有明显出血,结果又不像样本被稀释,因为白细胞和血小板没有下降。难道是抽错患者了?但2月4日前后两样本的检测结果基本一致,尤其 MCV(分别是122和121.3fL),不像抽错患者的血。
在血样被清理掉的前一天,我忽然想把样本从储存的冰箱找出来比较一下,果然发现了不一样:
2月2日样本与2月4日第一管(HGB 43g/L)样本,红细胞高度明显不同:跟2月2日管相比,HGB 43g/L的那管血浆颜色稍微淡一点,红细胞压积(HCT)明显很低,在血浆量相同的情况下,HGB 43g/L的那管血细胞比另外一管少了近2/3。这显然是一个血细胞被稀释的状态,跟输液脱不了关系。

患者2月2日样本与2月4日第一管
这么一比较,我们瞬间理解了危急值管RBC和HGB的变化,但无法理解WBC、PLT几乎没有波动。
我又开始扒患者的电子病例,也没看到比较特殊的。我们组长说,患者会不会是输了高渗的液体,比如葡萄糖?对,医嘱上显示有用5%的葡萄糖静脉注射液,而且每天一次。
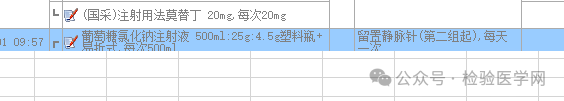
患者电子医嘱上显示其有注射5%葡萄糖
我忽然想到之前看过的类似案例,因为输葡萄糖然后采血常规检查时出现血红蛋白下降。相关案例分析认为:由于红细胞在高渗环境中皱缩,在血球仪进行检测时,鞘液裹挟着细胞前行检测,由于相对低渗,进入RBC,使得RBC体积增大,即MCV增加,导致HGB假性降低。我们同事也认为应该是这个原因造成的。
那么模拟高渗环境下的变化进行试验,是否会出现类似的结果?我们找了一瓶5%的葡萄糖以及当天刚检测完的样本。先是往全血样本中加入葡萄糖,然后水浴20分钟左右拿出来,再等30分钟和60分钟混匀上机检测。试验结果显示:MCV增加,HGB对应着稀释比例(1:2,这个稀释比例是本能的根据“患者2月2日样本与2月4日第一管”样本血浆与血细胞比例差异所选择)下降,但是WBC和PLT也是同比下降。而那个患者中仅红系异常,WBC和PLT与前后两管相比,反而有升高迹象。组长依然认为主要是输了高渗的葡萄糖造成的,但我们甚至用了10%的葡萄糖验证,结果与用5%葡萄糖模拟的一致。用葡萄糖溶液和生理盐水对样本进行2:1稀释作用后再检测但在这个模拟验证中,我们意外的发现:随着作用时间延长,MCV也升高,而HGB没有什么变化(如上图数据所示)。也就是说MCV升高对HGB的下降没有什么贡献值。因此,我们认为HGB和RBC的下降主要还是考虑稀释导致。没想到,我们的验证推翻了自己最初的猜想。而此时,我注意到:5%的葡萄糖溶液的渗透浓度为278mmol/L,对血浆或细胞内外液(渗透压为280-310mOsm/kg)来说是等渗溶液!它并不是高渗溶液,这下好了,要寻找的答案没找到,反而增加了疑问:既然5%葡萄糖是等渗,那为什么会引起MCV增加?我们将红细胞放入5%葡萄糖中,在显微镜下观察,确实观察到RBC体积有增大现象,如下图所展示:通过查资料,我们发现,除了等渗溶液这个概念以外,还有等张溶液。等渗溶液是指渗透压与血浆相近的溶液(如5%葡萄糖溶液),而等张溶液则是指红细胞在其中形态不变的溶液(如0.9%生理盐水)。指溶液的渗透压与血浆渗透压(280-320mOsm/kg)相近的溶液。例如:0.9%氯化钠溶液(渗透压308mOsm/kg)、1.9%尿素溶液(渗透压314mOsm/kg)、5%葡萄糖溶液(渗透压278mOsm/kg)。
指红细胞在该溶液中形态不发生改变的溶液。等张液不仅要求渗透压与血浆相近,还要求红细胞膜对溶质分子的通透性不影响细胞内外的渗透平衡,如0.9%氯化钠溶液。
电解质离子(如钠离子):红细胞膜对电解质离子不具有通透性,因此离子不能自由出入细胞。在生理盐水中,尽管细胞外钠离子浓度高,但钠离子不会内流,细胞内外渗透压保持平衡,红细胞形态不变。
尿素分子:尿素分子可以通过自由扩散穿过红细胞膜。当细胞外尿素浓度高于细胞内时,尿素分子进入细胞,导致细胞外渗透压下降,水分子进入细胞,可使红细胞胀大甚至破裂。
葡萄糖分子:葡萄糖通过易化扩散(借助转运载体,如GLUT-1、GLUT-3等)进入红细胞,可以导致细胞外渗透压下降,水分子进入细胞,体积膨胀。但由于葡萄糖分子的流入速度和量受到浓度差及载体密度和活力的限制,因此不会像尿素那样快速导致红细胞胀破。
也就是说,生理盐水既是等渗液又是等张液,红细胞在其中形态不变;5%葡萄糖溶液是等渗液,但不是等张液,5%的葡萄糖虽然初始等渗,但通过细胞膜上的葡萄糖转运蛋白(GLUT-1、GLUT-3等),进入细胞后会被细胞迅速代谢,随着葡萄糖的消耗,原来的5%葡萄糖溶液浓度变低,就成了低渗,就可以让RBC膨胀。但,明明是被稀释的情况下,只有红系在下降(MCV增加),而白系和血小板却几乎未变?这简直相当于血液稀释而WBC和PLT富集嘛,这怎么可能呢.......不对,这是有可能的,那就是——血液离心或者静置足够的时间后,血细胞和血浆分离时,如下图所示:
显然,此时若取样本上中层送检,可以得到HGB为43g/L类型的样本。而那个HGB为43g/L的样本,从采血到送达检验科,中间隔了90分钟,或许中间就发生了上述现象。虽然这样的操作我也有点理解不了,但好像只有这样能解释。或许是患者存在抽血困难之类的问题,护士采用了分装方式;或许有一个采血管负压不够,采不到血,正好另一管血液采集过多,分摊过去;具体我们也不是特别了解。
随后我们找来了两个血常规样本,开始新一轮的验证。首先是对照组:不添加任何外在物质,原样本静置一个半小时左右,倒出上面的三分之一左右,混匀,进行检测,再与样本的首次检测结果进行一个比较,结果:WBC和PLT偏高了,RBC和HGB也明显下降,但MCV没有变化!然后是干预组,也就是5%葡萄糖组:先给全血加入适量5%葡萄糖,混匀,静置90分钟后,吸取血浆以及红细胞层上面部分置于另外的采血管,混匀,再次进行检测。这次出现现象是:红系的MCV升高,RBC、HGB下降,而WBC和PLT轻微升高或者维持在原水平的现象。也就是说,HGB神秘消失的现象得以完美复现!下图为成功复现出来的数据。成功复现出来的数据1
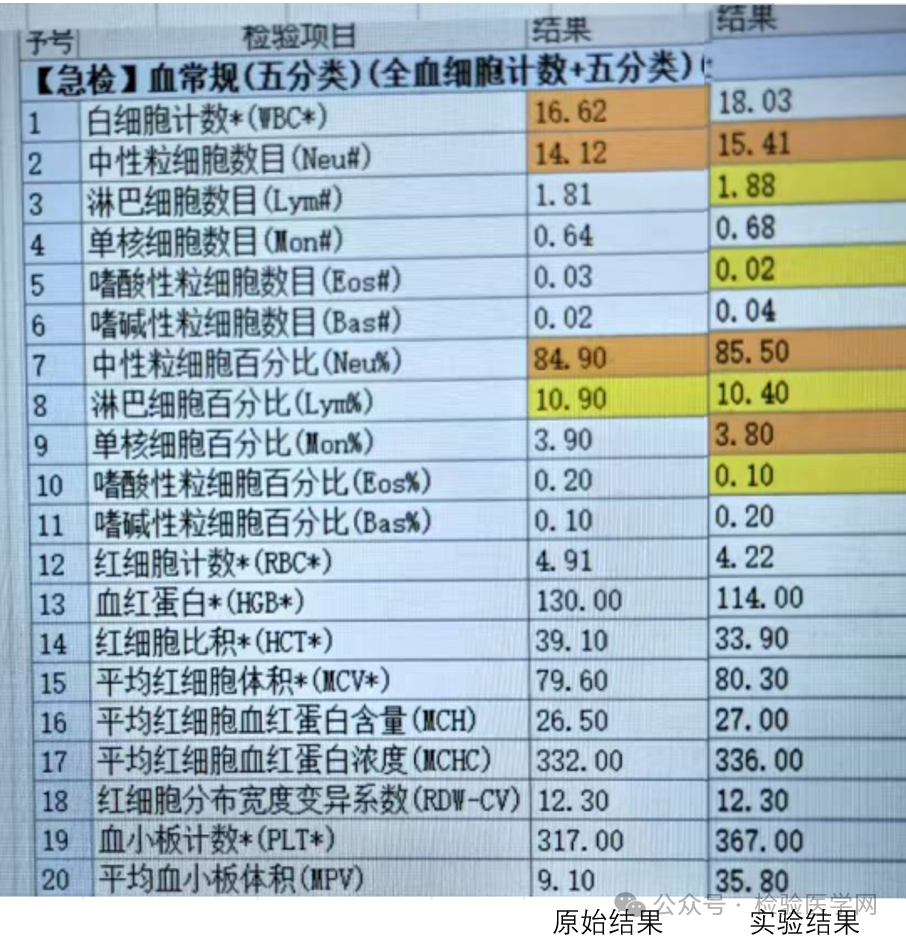
成功复现出来的数据2
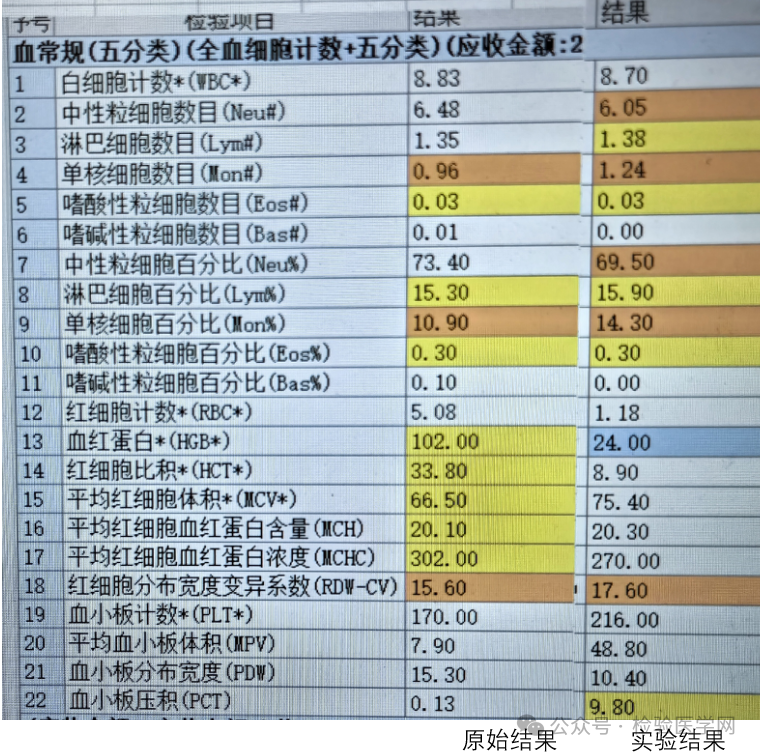
到此为止,HGB神秘消失的现象得以明了:患者在静脉注射葡萄糖等大量补液后(由血浆颜色变淡可知)进行了样本采集,而后样本又静置了一段时间,出于其他原因,送到检验科的是静置样本分装出来的上面部分。而这部分样本中,RBC明显是少的,WBC和PLT是富集的,故进行检测时,造成了红系参数异常下降现象(其中MCV由于葡萄糖溶液的作用表现为增高,且其对HGB影响是微弱的)。经过一系列的排查和实验验证,我们最终明确了2月4日患者血常规结果异常的原因:样本在静脉注射葡萄糖后静置分装导致红细胞沉降,上层样本中红细胞减少,而白细胞和血小板富集,从而造成了红细胞系参数的显著下降。这一过程不仅涉及样本处理的细节,还与临床采血操作的规范性密切相关。在追踪真相的过程中,我们排除了失血、骨髓造血障碍等常见原因,通过对比样本性状、模拟实验和静置分装验证,最终锁定了样本采集和处理环节的问题。这一过程充分体现了检验人员在面对异常结果时的严谨态度和科学思维,以及对检验质量的严格把控。本案例最后,我们也提出了跟其他同行报道的类似案例不一样的看法——MCV的显著增高不应该是鞘液造成。血细胞分析仪中涉及了流式细胞技术,鞘液通过层流流动原理包裹住细胞悬液,使细胞被聚焦到单细胞排列的流动状态,从而逐个通过激光检测区域。由于层流效应,尽管鞘液与细胞悬液处于流体动力学接触的状态,但它们不会发生显著混合;另外即使RBC在血球仪上进行检测前被高渗的葡萄糖(10%)作用过,但检测过程时间极短,加上细胞膜的选择透过性,即使鞘液相对低渗,也难以造成这种MCV的升高。本案例中样本采集后的静置分装操作是导致异常结果的直接原因,这一问题也凸显了临床规范样本采集和送检处理的的重要性。通过这一案例,我们希望引起临床和检验人员的共同关注,进一步加强双方的协作与沟通,确保检验结果的准确性和可靠性,为患者的诊断和治疗提供有力支持。